सर्वाइकल कैंसर

सर्वाइकल कैंसर, गर्भाशय ग्रीवा (गर्भाशय के निचले हिस्से) में होता है। ज़्यादातर सर्वाइकल कैंसर ह्यूमन पैपिलोमा वायरस (HPV) संक्रमण के कारण होते हैं।
सोंसर आम तौर पर ह्यूमन पैपिलोमा वायरस (HPV) के संक्रमण की वजह से होता है, जो यौन सूप्क के पेतातॾकॾतॾकॾतॾतॾ
पहला लक्षण आमतौर पर योनि से अनियमित रक्तस्राव होता है, आमतौर पर यौन गतिविधि के बाद, लेकिन लक्षण तब तक नहीं दिख सकते जब तक कि कैंसर बढ़ या फैल न जाए।
सर्वाइकल कैंसर के स्क्रीनिंग परीक्षण (पापानिकोलाओ [Pap] परीक्षण और/या HPV परीक्षण) आम तौर पर असामान्यताओं का पता लगाने के लिए किए जा सकते हैं, जिनकी बाद में बायोप्सी की जाती है।
इसके इलाज में आम तौर पर कैंसर और अक्सर आस-पास के ऊतक को हटाने के लिए सर्जरी करना शामिल होता है और अगर ट्यूमर बड़े हों या फैल गए हों, तो रेडिएशन थेरेपी और कीमोथेरेपी की जाती है।
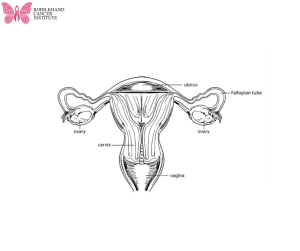
गर्भाशय ग्रीवा, गर्भाशय का निचला हिस्सा है। यह योनि में विस्तारित होती है।
संयुक्त राज्य अमेरिका में, सर्वाइकल कैंसर (सर्वाइकल कार्सिनोमा) सभी महिलाओं में तीसरा सबसे आम स्त्री रोग संबंधी कैंसर है और युवा महिलाओं में आम है। इसका पता औसतन 50 वर्ष की उम्र में चलता है, लेकिन यह अक्सर 35 से 44 वर्ष की महिलाओं में पाया जाता है।
दुनिया भर में, सर्वाइकल कैंसर के ज़्यादातर मामले (लगभग 85%) और सर्वाइकल कैंसर के कारण होने वाली मौतें (लगभग 90%) कम और मध्यम संसाधनों वाले देशों में होती हैं। सर्वाइकल कैंसर 23 देशों में महिलाओं में सबसे आम कैंसर है और 36 देशों में कैंसर से होने वाली मृत्यु का प्रमुख कारण है।
आंतरिक महिला जनन अंग
लगभग 80 से 85% सर्वाइकल कैंसर होते हैं, जो गर्भाशय ग्रीवा की ऊपरी परत की सपाट और त्वचा जैसी कोशिकाओं में होते हैं। अधिकांश अन्य सर्वाइकल कैंसर एडेनोकार्सिनोमा हैं, जो ग्रंथि कोशिकाओं से विकसित होते हैं।
सर्वाइकल कैंसर, गर्भाशय ग्रीवा की सतह पर मौजूद कोशिकाओं में धीमे, लेकिन बढ़ते हुए बदलावों से शुरू होता है। डिसप्लेसिया या सर्वाइकल इंट्राएपिथेलियल नियोप्लासिया (CIN) नामक इन परिवर्तनों को कैंसर पूर्व माना जाता है। इसका मतलब है कि अगर इलाज न किया जाए, तो वे कैंसर में परिवर्तित हो सकते हैं; लेकिन इसमें कभी-कभी कई वर्ष लगते हैं। CIN को हल्के (CIN 1), मध्यम (CIN 2), या गंभीर (CIN 3) के रूप में वर्गीकृत किया गया है।
सर्वाइकल कैंसर के कारण
सर्वाइकल कैंसर के लक्षण
कैंसर से पहले के परिवर्तनों और शुरुआती सर्वाइकल कैंसर अक्सर कोई लक्षण उत्पन्न नहीं करते।
सर्वाइकल कैंसर का पहला लक्षण आमतौर पर योनि से असामान्य रक्तस्राव होता है, जो अक्सर यौन क्रिया के बाद होता है। माहवारी के बीच स्पॉटिंग या भारी रक्तस्राव हो सकता है, या माहवारी असामान्य रूप से भारी हो सकती है। बड़े कैंसर से रक्तस्राव की संभावना अधिक होती है और योनि से दुर्गंधयुक्त स्राव और पेल्विक क्षेत्र में दर्द हो सकता है।
यदि कैंसर व्यापक है, तो इससे पीठ के निचले हिस्से में दर्द और पैरों की सूजन हो सकती है। मूत्र पथ अवरुद्ध हो सकता है और इलाज के बिना Kidney failure हो सकती हैं।
सर्वाइकल कैंसर का निदान
1 पपनिकोलाउ (Pap) परीक्षण
2 बायोप्सी
नियमित Pap test गर्भाशय ग्रीवा की सतह पर असामान्य, कैंसर पूर्व कोशिकाओं (डिसप्लेसिया) का पता लगा सकते हैं। डॉक्टर नियमित अंतराल पर कैंसर पूर्व कोशिकाओं वाली महिलाओं की जांच करते हैं। डिसप्लेसिया का उपचार किया जा सकता है, इस प्रकार कैंसर को रोकने में मदद मिलती है।
बायोप्सी
अगर पेल्विस की जांच के दौरान गर्भाशय ग्रीवा पर कोई बढ़त या अन्य असामान्य क्षेत्र दिखाई देता है या अगर पैप परीक्षण में कैंसर पूर्व की या कैंसरयुक्त कोशिकाओं का पता लगाता है, तो बायोप्सी की जाती है। आमतौर पर, डॉक्टर गर्भाशय ग्रीवा की जांच करने और सर्वश्रेष्ठ बायोप्सी साइट का चयन करने के लिए, योनि के माध्यम से दाखिल किए गए दूरबीन मेग्नीफ़ाइंग लेंस वाले एक उपकरण (colposcope) का उपयोग करके कोल्पोस्कोपी नामक एक प्रक्रिया करते हैं।
Pap test
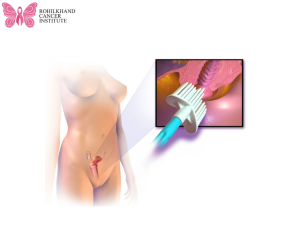
पपनिकोलाउ (Pap) परीक्षण में, गर्भाशय ग्रीवा से कोशिकाओं का एक नमूना एकत्र किया जाता है और गर्भाशय ग्रीवा के कैंसर की जांच के लिए माइक्रोस्कोप के तहत जांच की जाती है।
दो प्रकार के परीक्षण किए जाते हैं:
सर्वाइकल बायोप्सी: कोल्पोस्कोप का उपयोग करके चयनित गर्भाशय ग्रीवा का एक छोटा टुकड़ा हटा दिया जाता है।
एंडोसर्वाइकल क्युरेटेज: गर्भाशय ग्रीवा के अंदर से ऊतक स्क्रैप किया जाता है।
ये परीक्षण Pap परीक्षण के समान हैं। इनसे आम तौर पर हल्का-सा दर्द और थोड़ा रक्तस्राव होता है
अगर यह स्पष्ट न हो पाया हो कि कैंसर है या नहीं, तो ऊतक के एक बड़े शंकु आकार के टुकड़े को निकालने के लिए कोन बायोप्सी की जाती है। आमतौर पर, विद्युत प्रवाह वाले एक पतले तार लूप का उपयोग किया जाता है। इस प्रक्रिया को लूप इलेक्ट्रोसर्जिकल एक्सिशन प्रक्रिया (LEEP) कहा जाता है। इसके लिए केवल एक लोकल एनेस्थेटिक की आवश्यकता होती है। वैकल्पिक तकनीकों के तौर पर, सर्जिकल ब्लेड (कोल्ड नाइफ़) या लेजर (प्रकाश की बहुत ज़्यादा संकेंद्रित किरणों) का उपयोग किया जाता है। इन प्रक्रियाओं के लिए ऑपरेशन वाले कमरे और आम तौर पर एक सामान्य एनेस्थेटिक की ज़रूरत होती है।
सर्वाइकल कैंसर के चरण निर्धारित करना
यदि सर्वाइकल कैंसर का निदान किया जाता है, तो इसका सटीक आकार और स्थान (इसका चरण) निर्धारित किए जाते हैं। चरण के वर्गीकरण की शुरुआत पेल्विस की शारीरिक जांच और छाती के एक्स-रे से होती है। आमतौर पर, कंप्यूटेड टोमोग्राफ़ी (CT), मैग्नेटिक रीसोनेंस इमेजिंग (MRI), या CT और Positron Emission Tomography (PET) का संयोजन यह निर्धारित करने के लिए किया जाता है कि क्या कैंसर पास के ऊतकों में या शरीर के दूर के हिस्सों में फैल गया है। अगर ये प्रक्रियाएं उपलब्ध नहीं हों, तो डॉक्टर अलग-अलग अंगों की जांच करने के लिए अन्य प्रक्रियाएं कर सकते हैं, जैसे कि सिस्टोस्कोपी (मूत्राशय), सिग्मोइडोस्कोपी (कोलोन) या IV यूरोग्राफ़ी (मूत्र पथ)।
डॉक्टर आमतौर पर इमेजिंग परिक्षण या बायोप्सी करके लिम्फ नोड्स में फैलाव की जांच भी करते हैं। यह जानना कि क्या कैंसर लिम्फ नोड्स में फैल गया है और कितने लिम्फ नोड्स शामिल हैं, डॉक्टरों को व्यक्ति के परिणाम का पूर्वानुमान करने और उपचार की योजना बनाने में मदद मिलती है।
लूप इलेक्ट्रोसर्जिकल एक्सिशन प्रक्रिया (LEEP)
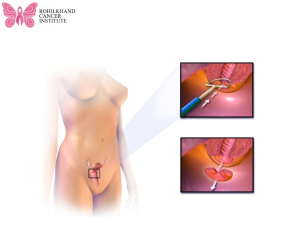
लूप इलेक्ट्रोसर्जिकल एक्सिशन प्रक्रिया (LEEP) में, एक पतला तार लूप जो विद्युत प्रवाह का संचालन करता है, उसका उपयोग ऊतक के एक टुकड़े को निकालने के लिए किया जाता है। LEEP का उपयोग बायोप्सी के लिए ऊतक का नमूना प्राप्त करने या असामान्य ऊतक को निकालने के लिए किया जा सकता है और इस प्रकार सर्वाइकल कैंसर सहित प्रारंभिक चरण के कैंसर का इलाज किया जा सकता है।
सर्वाइकल कैंसर के चरण I (सबसे प्रारंभिक) से IV (उन्नत) तक होते हैं। चरण निर्धारित करना इस बात पर आधारित है कि कैंसर कितनी दूर तक फैला हुआ है:
1 कैंसर गर्भाशय ग्रीवा तक ही सीमित है।
2 कैंसर पेल्विस और/या मूत्राशय या मलाशय या दूर के अंगों के बाहर फैला हुआ है।
3 कैंसर गर्भाशय के बाहर, योनि के ऊपरी दो तिहाई या गर्भाशय के बाहर के ऊतकों तक फैला हुआ है, लेकिन अभी भी पेल्विस के भीतर है (जिसमें आंतरिक प्रजनन अंग, मूत्राशय और मलाशय शामिल हैं)।
4 कैंसर पूरे पेल्विस और/या योनि के निचले तीसरे भाग में फैला हुआ है और/या मूत्रवाहिनी को अवरुद्ध करता है और/या गुर्दे की खराबी का कारण बनता है और/या महाधमनी (शरीर की सबसे बड़ी धमनी) के पास लिम्फ नोड्स में फैला हुआ है।
सर्वाइकल कैंसर का उपचार
सर्जरी, विकिरण चिकित्सा, और / या कीमोथेरपी
सर्वाइकल कैंसर का उपचार कैंसर के चरण पर निर्भर करता है। इसमें सर्जरी, विकिरण चिकित्सा और कीमोथेरपी शामिल हो सकते हैं।
कैंसर पूर्व के बदलाव और प्रारंभिक चरण I सर्वाइकलकैंसर
कैंसर पूर्व सर्वाइकल कोशिकाएं (सर्वाइकल इंट्राएपिथेलियल नियोप्लासिया) और सर्वाइकल कैंसर जिसमें केवल गर्भाशय ग्रीवा की सतह शामिल होती है (प्रारंभिक चरण I) का उपचार समान तरीके से किया जाता है। डॉक्टर अक्सर कोन बायोप्सी प्रक्रिया के दौरान गर्भाशय ग्रीवा के एक हिस्से को निकालकर कैंसर को पूरी तरह से निकाल सकते हैं। वे लूप इलेक्ट्रोसर्जिकल एक्सिशन प्रक्रिया (LEEP), लेज़र, या स्कालपेल का उपयोग कर सकते हैं। ये उपचार एक महिला की बच्चे पैदा करने की क्षमता को संरक्षित करते हैं।
यदि महिलाएं बच्चे पैदा करने की अपनी क्षमता को बनाए रखने में रुचि नहीं रखती हैं तो गर्भाशय को हटाया जा सकता है(Hysterectomy)। यदि कोन बायोप्सी के बाद कुछ कैंसर रहता है, तो हिस्टेरेक्टॉमी या एक औरकोन बायोप्सी की जा सकती है।
अगर प्रारंभिक चरण का कैंसर गर्भाशय ग्रीवा या रक्त वाहिकाओं या लसीका वाहिकाओं में गहराई तक फैल गया है, तो संशोधित रैडिकल हिस्टेरेक्टॉमी की जाती है, और पास के लिम्फ नोड्स निकाल दिए जाते हैं। नई रेडिकल हिस्टरक्टेमी में गर्भाशय ग्रीवा और उसके आस-पास के ऊतक (जिसे पैरामीट्रियम कहा जाता है) को निकालना शामिल होता है। लेकिन एक मानक रैडिकल हिस्टेरेक्टॉमी के विपरीत, संशोधित रैडिकल हिस्टेरेक्टॉमी में पैरामीट्रियम का केवल आधा हिस्सा निकालना शामिल है।
Sentinel Lymph Node Mapping नामक प्रक्रिया से कैंसर कोशिकाओं के प्रसार के लिए लिम्फ नोड्स की जांच की जा सकती है।
एक अन्य उपचार विकल्प बाहरी विकिरण चिकित्सा और रेडियोएक्टिव आरोपण हैं जो कैंसर को नष्ट करने के लिए गर्भाशय ग्रीवा में रखे जाते हैं (एक प्रकार का आंतरिक विकिरण जिसे ब्रैकीथेरपी कहा जाता है)
Radiation therapy से मूत्राशय या मलाशय में जलन हो सकती है। बाद में, परिणामस्वरूप, आंत अवरुद्ध हो सकती है, और मूत्राशय और मलाशय क्षतिग्रस्त हो सकते हैं। इसके अलावा, अंडाशय आमतौर पर काम करना बंद कर देते हैं, और योनि संकीर्ण हो सकती है।
बाद का चरण 1 और प्रारंभिक चरण 2 सर्वाइकल कैंसर
यदि सर्वाइकल कैंसर में गर्भाशय ग्रीवा की सतह से अधिक शामिल है, लेकिन कैंसर अभी भी अपेक्षाकृत छोटा है, तो उपचार आमतौर पर होता है
रैडिकल हिस्टेरेक्टॉमी (हिस्टेरेक्टॉमी और योनि और स्नायुबंधन के ऊपरी भाग सहित आसपास के ऊतकों को हटाना) और लिम्फ नोड्स का मूल्यांकन होता है
पेट (ओपन सर्जरी) में एक बड़ा चीरा लगाकर या नाभि के ठीक नीचे छोटे चीरों के माध्यम से दाखिल की गई पतली देखने वाली ट्यूब (लेप्रोस्कोप) और विशेष सर्जिकल उपकरणों का उपयोग करके हिस्टेरेक्टॉमी की जाती है। शोध बताती है कि जब ओपन सर्जरी की जाती है, तो कैंसर के वापस आने की संभावना कम होती है और लेप्रोस्कोपिक सर्जरी होने पर महिलाओं के लंबे समय तक जीवित रहने की संभावना अधिक होती है।
यदि कैंसर बढ़ गया है या पेल्विस के भीतर फैलने लगा है, तो उपचार आमतौर पर होता है
विकिरण चिकित्सा के साथ कीमोथेरपी
अंडाशय आमतौर पर जगह पर ही छोड़ दिए जाते हैं क्योंकि सर्वाइकल कैंसर के अंडाशय में फैलने (मेटास्टेसाइज़) की संभावना नहीं होती है।
यदि सर्जरी के दौरान, डॉक्टरों को पता चलता है कि कैंसर गर्भाशय ग्रीवा के बाहर फैल गया है, तो हिस्टेरेक्टॉमी नहीं की जाती है, और विकिरण चिकित्सा और कीमोथेरपी की सिफारिश की जाती है।
बाद के चरण 2 से और प्रारंभिक चरण 4 सर्वाइकल कैंसर
जब सर्वाइकल कैंसर पेल्विस के भीतर और फैला हुआ है या अन्य अंगों में फैला हुआ है, तो निम्नलिखित उपचार को प्राथमिकता दी जाती है:
विकिरण चिकित्सा के साथ कीमोथेरपी
डॉक्टर Positive emission tomography का कंप्यूटेड टोमोग्राफी के साथ (PET-CT) उपयोग यह निर्धारित करने के लिए कर सकते हैं कि क्या लिम्फ नोड्स शामिल हैं और इस प्रकार यह निर्धारित करते हैं कि विकिरण को कहां निर्देशित किया जाना चाहिए। बाहरी विकिरण (शरीर के बाहर से पेल्विस पर निर्देशित) का उपयोग कैंसर को सिकोड़ने और कैंसर का उपचार करने के लिए किया जाता है जो पास के लिम्फ नोड्स में फैला हुआ हो सकता है। फिर कैंसर को नष्ट करने के लिए गर्भाशय ग्रीवा में रेडियोएक्टिव आरोपण रखा जाता है (एक प्रकार का आंतरिक विकिरण जिसे ब्रैकीथेरपी कहा जाता है)।
कीमोथेरपी आमतौर पर विकिरण चिकित्सा के साथ दी जाती है, अक्सर विकिरण चिकित्सा द्वारा ट्यूमर के क्षतिग्रस्त होने की अधिक संभावना होती है।
सर्वाइकल कैंसर का व्यापक प्रसार या पुनरावृत्ति
सर्वाइकल कैंसर के व्यापक प्रसार या पुनरावृत्ति के लिए मुख्य उपचार निम्नलिखित हैं
कीमोथेरपी
हालांकि, कीमोथेरपी कैंसर के आकार को कम करती है और उपचार की गई लगभग आधी महिलाओं में इसके प्रसार को नियंत्रित करती है, और लाभकारी प्रभाव आमतौर पर केवल अस्थायी होता है। साथ में दूसरी दवाई (जैसे कि कई प्रकार के कैंसरों के इलाज के लिए उपयोग की जाने वाली मोनोक्लोनल एंटीबॉडीज; इसे इम्यूनोथेरेपी कहा जाता है) लेने से आयु कुछ महीने बढ़ सकती है।
यदि विकिरण चिकित्सा के बाद पेल्विस में कैंसर रह जाता है, तो डॉक्टर कुछ या सभी पेल्विस अंगों (जिसे पेल्विस एक्सेंटरेशन कहा जाता है) को हटाने के लिए सर्जरी की सिफारिश कर सकते हैं। इन अंगों में प्रजनन अंग (योनि, गर्भाशय, फैलोपियन ट्यूब और अंडाशय), मूत्राशय, मूत्रमार्ग, मलाशय और गुदा शामिल हैं। कौन से अंग निकाले जाते हैं और क्या सभी निकाले जाते हैं यह कई कारकों पर निर्भर करता है, जैसे कि कैंसर का स्थान, महिला की शारीरिक रचना और सर्जरी के बाद उसके लक्ष्य। मूत्र (यूरोस्टोमी) और मल (Colostomy) के लिए स्थायी छिद्र पेट में बनाए जाते हैं ताकि ये अपशिष्ट उत्पाद शरीर से बाहर निकल सकें और बैग में एकत्रित हो सकें।
सेंटिनल लिम्फ नोड मैपिंग और विच्छेदन
पहला लिम्फ नोड है जिसमें कैंसर कोशिकाओं के फैलने की संभावना होती है। एक से अधिक सेंटिनल लिम्फ नोड हो सकते हैं। इन नोड्स को सेंटिनल लिम्फ नोड्स कहा जाता है क्योंकि वे सबसे पहले चेतावनी देते हैं कि कैंसर फैल गया है।
एक सेंटिनल लिम्फ नोड विच्छेदन में निम्नलिखित शामिल हैं
इसे निकालना
सेंटिनल लिम्फ नोड की पहचान करना (मैपिंग कहा जाता है)
यह निर्धारित करने के लिए इसकी जांच करना कि क्या कैंसर कोशिकाएं मौजूद हैं
सेंटिनल लिम्फ नोड्स की पहचान करने के लिए, डॉक्टर ट्यूमर के पास गर्भाशय ग्रीवा में एक नीली या हरी डाई और/या एक रेडियोएक्टिव पदार्थ इंजेक्ट करते हैं। ये पदार्थ गर्भाशय ग्रीवा से पेल्विस में पहले लिम्फ नोड (या नोड्स) तक मार्ग को मैप करते हैं। सर्जरी के दौरान, डॉक्टर तब लिम्फ नोड्स की जांच करते हैं, जो नीले या हरे रंग के दिखते हैं या जो रेडियोएक्टिव संकेत देते हैं (एक हाथ में पकड़ने वाले उपकरण द्वारा पता लगाया जाता है)। डॉक्टर इस नोड (या नोड्स) को निकालते हैं और इसे कैंसर की जांच के लिए प्रयोगशाला में भेजते हैं। यदि सेंटिनल लिम्फ नोड या नोड्स में कैंसर कोशिकाएं नहीं होती हैं, तो कोई अन्य लिम्फ नोड्स नहीं हटाए जाते हैं (जब तक कि वे असामान्य न दिखें)।
प्रारंभिक चरण के सर्वाइकल कैंसर वाली महिलाओं के लिए, सेंटिनल लिम्फ नोड विच्छेदन पेल्विस में लिम्फ नोड्स को निकालने का एक विकल्प है। प्रारंभिक चरण के कैंसर वाली केवल 15 से 20% महिलाओं में सर्वाइकल कैंसर लिम्फ नोड्स में फैलता है। सेंटिनल लिम्फ नोड विच्छेदन डॉक्टरों को लिम्फ नोड्स की संख्या को जिन्हें निकालने की आवश्यकता होती है उन्हें सीमित करने में मदद कर सकता है कभी-कभी केवल एक तक। लिम्फ नोड्स को निकालने से अक्सर ऊतकों में तरल पदार्थ के संचय जैसी समस्याएं होती हैं, जिससे निरंतर सूजन (लिम्फेडेमा), और तंत्रिका क्षति हो सकती है।
सर्वाइकल कैंसर के बाद प्रजनन क्षमता और रजोनिवृत्ति
रैडिकल हिस्टेरेक्टॉमी, कीमोथेरपी और/या विकिरण चिकित्सा के साथ उपचार आमतौर पर महिलाओं के लिए गर्भवती होना या गर्भावस्था को संपूर्ण अवधि तक ले जाना असंभव बना देता है। हालांकि, अगर बच्चे पैदा करने में सक्षम होना उनके लिए महत्वपूर्ण हो, तो महिला को अपने डॉक्टर से बात करनी चाहिए और इस बारे में अधिक से अधिक जानकारी प्राप्त करनी चाहिए कि इलाज से प्रजनन क्षमता पर क्या असर पड़ेगा और क्या वे ऐसे इलाजों के लिए योग्य हैं, जो भविष्य में गर्भावस्था को असंभव नहीं बनाएंगे।
कोन बायोप्सी (कोनाइज़ेशन) उन महिलाओं के लिए एक विकल्प हो सकता है जिनको कम जोखिम, प्रारंभिक चरण सर्वाइकल कैंसर है और जो बच्चे पैदा करने की अपनी क्षमता को संरक्षित करना चाहती हैं। इस प्रक्रिया से पहले, डॉक्टर यह देखने के लिए जांचते हैं कि क्या कैंसर पेल्विस में लिम्फ नोड्स में फैल गया है। यदि कैंसर नहीं फैला है, तो डॉक्टर कोन बायोप्सी के दौरान गर्भाशय ग्रीवा के हिस्से को निकाल कर कैंसर को पूरी तरह से हटा सकते हैं।
यदि प्रारंभिक चरण के सर्वाइकल कैंसर वाली महिलाएं बच्चे पैदा करने की अपनी क्षमता को बनाए रखना चाहती हैं, तो एक अलग कैंसर उपचार जिसे रैडिकल ट्रेकेलेक्टोमी (एक प्रजनन-संरक्षण उपचार) कहा जाता है, संभव हो सकता है। डॉक्टर गर्भाशय ग्रीवा, गर्भाशय ग्रीवा के बगल के ऊतक, योनि के ऊपरी हिस्से और पेल्विस में लिम्फ नोड्स को निकालते हैं। इन ऊतकों को निकालने के लिए, डॉक्टर निम्नलिखित में से एक कर सकते हैं:
ओपन सर्जरी कर सकते हैं
योनि के माध्यम से ऊतकों को निकाल दिया जाता है (योनि की सर्जरी)
नाभि के ठीक नीचे एक छोटे चीरे के माध्यम से डाले गए लैप्रोस्कोप का उपयोग कर सकते हैं, फिर लैप्रोस्कोप के माध्यम से उपकरण दाखिल कर सकते हैं, कभी-कभी रोबोट की सहायता (लैप्रोस्कोपिक सर्जरी) के साथ
फिर योनि के निचले हिस्से से गर्भाशय को फिर से जोड़ दिया जाता है। इस प्रकार, महिलाएं अभी भी गर्भवती हो सकती हैं। हालांकि, शिशुओं का प्रसव सिज़ेरियन द्वारा किया जाना अनिवार्य है।
प्रारंभिक चरण के सर्वाइकल कैंसर वाली कई महिलाओं के लिए ट्रेकेलेक्टॉमी रैडिकल हिस्टेरेक्टॉमी जितनी ही प्रभावी प्रतीत होती है।
यदि रजोनिवृत्ति पूर्व की महिलाओं में विकिरण चिकित्सा हो रही है, तो डॉक्टर समय से पहले रजोनिवृत्ति से बचने के लिए अंडाशय की रक्षा के विकल्पों पर चर्चा करते हैं। पेल्विस की विकिरण चिकित्सा से पहले, अंडाशय को विकिरण क्षेत्र (उफोरोपेक्सी) के बाहर ले जाया जा सकता है ताकि उन्हें विकिरण के विगोपन से बचाया जा सके।
सर्वाइकल कैंसर के लिए प्रोग्नोसिस
प्रोग्नोसिस सर्वाइकल कैंसर के चरण पर निर्भर करता है। निदान और उपचार के 5 वर्ष बाद जीवित महिलाओं के प्रतिशत निम्नलिखित हैं
1 80 से 90% महिलाएं
2 60 से 75
3 30 से 40
4 15% या उससे कम
यदि कैंसर दोबारा होता है, तो यह आमतौर पर 2 वर्ष के भीतर ऐसा होता है।















